Legutóbb Lénárd Rita írt ebben a blogban Kettészakadt egészségügy címen igen kiválót a magánegészségügy terjedéséről, és az egészségügy ebből fakadó kettészakadásáról, ennek megelőzési lehetőségeiről. Nem mintha a remek írás kiegészítenivalót hagyna maga után, de a téma annyira nagy, olyan sok oldalról megközelíthető, hogy úgy gondoltam, megér egy utánlövést. És abban is biztos vagyok, hogy a mostani írásom sem az utolsó ebben a témában.
Létezik, hogy nem tudunk semmit arról, ami az egészségügy egyik (már szinte nagyobb) felében történik?
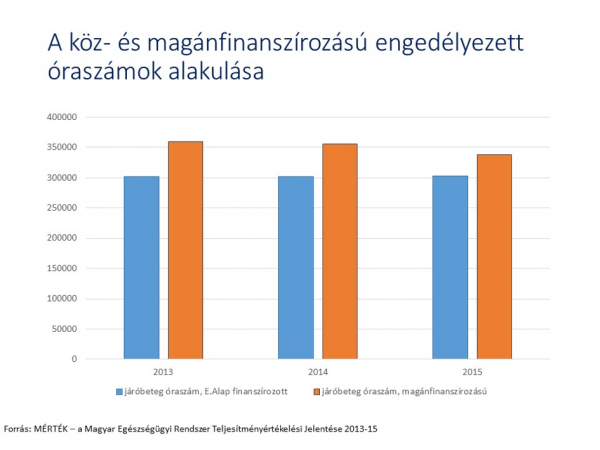
Igen, létezik. Annak ellenére, hogy a magánegészségügy már rég nem választékbővítő, egyáltalán nem csak kiegészítő jellegű, hanem az egészségügyi ellátás jelentős, hiánypótló szegmense, valójában szinte semmit nem tudunk róla. Pontosabban két dolgot tudunk, és azt is csak jól-rosszul. Az egyik, amit végre az idén nyáron publikált a MÉRTÉK tanulmány, az a magánszolgáltatók kapacitásai, azaz, hogy az ÁNTSZ hol, hány rendelési órára, ágyra adott ki működési engedélyt. A szám drámai, hiszen először szembesülünk azzal, hogy már több az úgynevezett engedélyezett óraszám (ami azt mutatja, hogy egy orvos, egy rendelő, magánklinika heti hány óra rendelésre kért engedélyt) a magánellátásban, mint a közellátásban. Igaz ez akkor is, ha tudjuk, hogy a magánellátásban jelentős a fogászat (heti 70 ezer óra) és a fizioterápia szerepe, de az alternatív gyógymódokat nyújtók is közel heti 38 ezer órás kapacitással részesednek a magánrendelések óraszámából.
| ||
Az engedélyezett óraszámokat tehát már tudjuk, de hogy egyáltalán működik-e az engedélyezett rendelés, és főleg, hogy ott mi történik, arról fogalmunk sincs. Nincs érdemi felügyelet, ellenőrzés, fogyasztóvédelem ezen a területen, és ha panaszkodunk arról, hogy nincs elég információnk az „állami” egészségügy elérhetőségéről, a szolgáltatók speciális profiljairól, az ellátás minőségéről és eredményességéről, akkor ez fokozottan igaz a magánegészségügyre. Csak szájhagyományokra, privát referenciákra és reklámokra hagyatkozunk, és reménykedünk. De igen sokszor nem mi választunk, hanem az „állami” egészségügyben dolgozó orvosunk tol át bennünket a magánrendelésére.
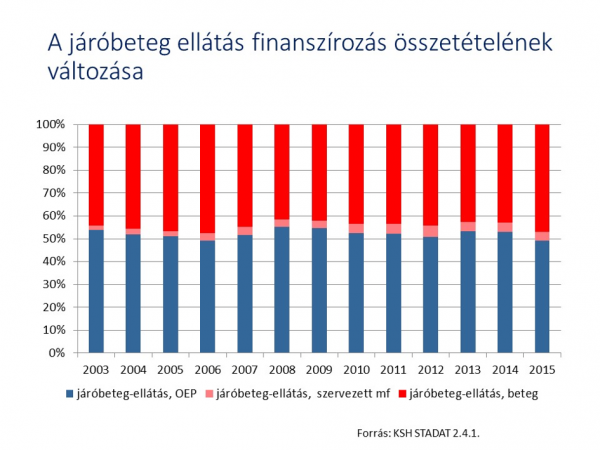
A másik hivatalos adatforrás a KSH egészségügyi kiadásokat közlő táblája. Látható, hogy magánkiadásnak tekintve az egészségpénztárak és a magánbiztosítók kiadásait is, a magánfinanszírozás már meghaladja a kötelező egészségbiztosítás ilyen jellegű kiadásait.
| ||
Tehát már nemcsak az óraszámokban, de a kiadásban is a magán vezet. Ha ez így van (és így van) akkor hogyan lehet, hogy a kormány ennyire nem vesz tudomást erről a közben igencsak felnőtt szektorról? Egyetlen magyarázat van: a tudatos, szemérmes félrenézés. Orbán Viktor is pontosan tudja, hogy a Magyarországhoz hasonló gazdasági fejlettségű országok nem tudják technológia- és igénykövetően biztosítani a „szocialista egészségügy” (teljes körű, ingyenes, magas színvonalú, azonnali hozzáférésű ellátás) továbbélését, így a közellátás tehermentesítése és a magasabb igények kielégítése miatt szükség van egy erősebb magánegészségügyre is. De Molnár Lajos (és saját…) példáján okulva azt is tudja, hogy ezt nem lehet nemhogy meghirdetni, de még beismerni sem. Marad egyfajta „tétlen reform”. (És bevált, mert szavunk sincs, pedig valójában ilyen drámai változás 27 éve nem volt a magyar egészségügyben.)
Miért veszélyes az egészségügy kettészakadása?
Egyértelműen ki kell mondani, hogy a magánellátás szerepének növekedése, rendszerelemmé válása megkerülhetetlen. Engem nehéz magánellenességgel vádolni, hiszen már 2001-ben írtam egy könyvet a köz és a magán együttélésének lehetőségeiről. A magánegészségügy nemcsak hogy megúszhatatlan, de hasznos (is lehet), de csak akkor, ha ez nem a rendszer kettészakadását, amerikanizálódását hozza. Az nemcsak értelmetlen, de életveszélyes is. A két, párhuzamos egészségügy ellen az alábbi érvek hozhatók.
Rossz a rendszerszintű hatékonyság
Könnyű belátni, hogy két rendszer drágább, mint egy, és két kapacitás fenntartása még inkább, mert mindkettő kihasználása romlik, illetve pácienst generál magának. (Az egészségügyi közgazdaságtan régi tétele, hogy az egészségügy az úgynevezett információs aszimmetria miatt nem kereslet-, hanem kínálatvezérelt piac).
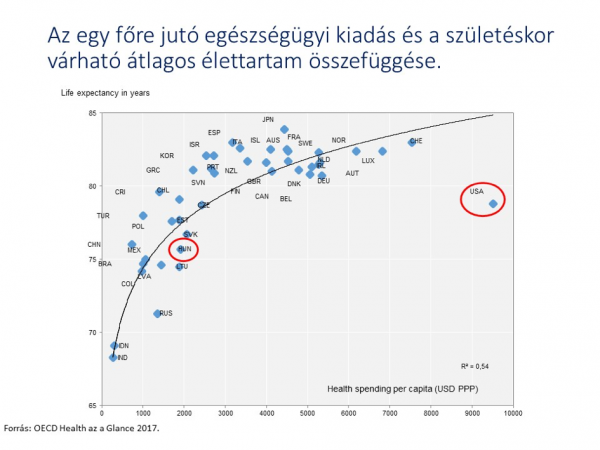
Az az út, amin csendben elindultunk (egy „olcsóbb” ingyenes, olyan-amilyen egészségügy mellett egy második, magánegészségügy a „rendes emberek” számára), ez az amerikanizálódás. Érdemes egy pillantást vetni a mellékelt ábrára:
| ||
Messze az USA költ a legtöbbet egészségügyre, és ennek ellenére (a gazdaság fejlettségéhez képest) meglepően rossz a lakosság egészségi állapota, alacsony a születéskor várható élettartam. Ha még azt is figyelembe vesszük, hogy az Államokban igen magas színvonalú az orvostudomány, az egészségügyi ellátás, akkor tényleg be kell látnunk, hogy ez egy nem jó rendszer.
Szolidaritás nélkül nem megy
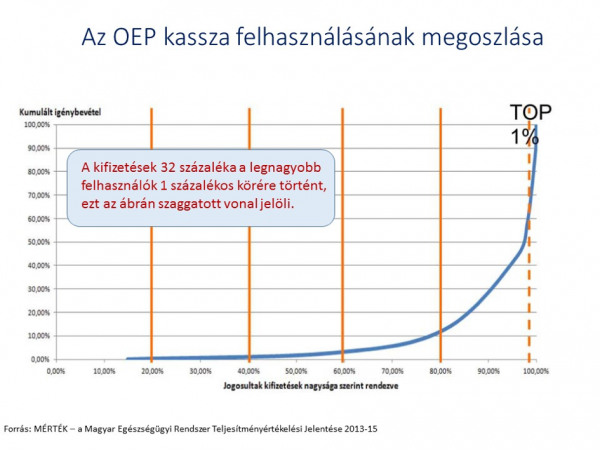
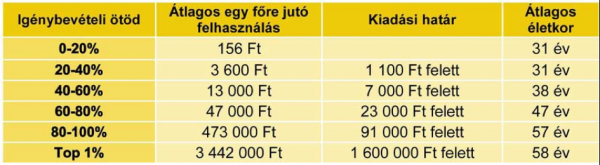
Elöljáróban tisztázzuk: a szolidaritáshoz nem azért kell ragaszkodni, mert az a tradíciónk, vagy mert olyan cuki és píszí, hanem mert ez az egyetlen esély arra, hogy komoly betegségből is meggyógyulhassunk. A gyógyítás költségének különbségei ma már akkorák, hogy ez csak nemzeti kockázatközösségben kezelhető. Valahogy elfelejtődött, miért is kell a társadalombiztosítás, miért is kell a szolidaritás. Akkor most egy kis emlékeztető oltás. Az OEP (mert akkor még volt) 2015-ben 1233 milliárd forintot költött az úgynevezett természetbeni ellátásokra, azaz gyógyításra, gyógyszerre, gyógyászati segédeszközre. Ennek a nem kevés pénznek a 32 százalékát a biztosítottak 1 (azaz egy) százalékára költötték. Ez azt jelenti, hogy a költség szempontjából felső 1 százalékra (ami ugye közel százezer ember) fejenként átlagosan 3,5 milliót költött az OEP. A toplista élén álló „legdrágább” beteg 280 millió forintjába került az egészségbiztosítónak.
| ||
| ||
Ezek elrémisztő számok, amiket már a vagyonosabb magyarok sem képesek elviselni. És ne feledjük: a személyre szabott orvoslás forradalma még előttünk áll.
A nemzeti kockázatközösség alapú egészségügy fenntartása tehát létkérdés mindenkinek. A „mindenki”-be a gazdagok is beletartoznak, mert a rettegett drága betegségek költségét csak egy nagyon szűk elit (nem az 1 százalék) tudná megfizetni, de ők meg nincsenek annyian, hogy fent tudjanak tartani egy magán-sugárterápiát, folyamatos sürgősséget biztosító, minden sérülést ellátó traumatológiát. Ha a gazdagok nem vennének részt a szolidaritásban, akkor nemcsak a szegények, de a gazdagok is rosszul járnának.
A kettéválasztott egészségügyben a magánegészségügy fokozottan szívja el a forrásokat a közösségi ellátás elől.
A magánegészségügy természetesen elvon forrásokat a közösségi egészségügy elől, de nem mindegy, hogy mennyit, illetve hogy a betegek költése erősíti-e a közellátást, vagy gyengíti. Az a merev kettéválasztás, a fizetős szolgáltatások kitiltása a közkórházakból, amit Zombor Gábor vezetett be 2016-tól, értelmetlen és káros, mert kizárja azt, hogy többletszolgáltatásokért a közintézmények is elfogadhassanak pénzt a betegtől, így a teljes magánforrás a magánegészségügyhöz vándorol, az orvos pedig követi a pénz útját.
A szembeállítás helyett a két rendszer szabályozott együttműködését kell megteremteni, ahol egy jól meghatározott biztosítási csomaghoz az állami rendszerben is lehet kiegészítő szolgáltatásokat vásárolni, de a közkórházak elkülönített kapacitásokon miért ne árulhatnának piaci szolgáltatást, ez egyszerre bevételszerző és munkaerőmegtartó. (Lásd: „Uzsoki-modell”.) Abban sem látok kivetnivalót, ha egy rendszernek tekintve a köz- és magánellátást, a beteg legálisan, egységes betegirányítással egy kezelési soron belül is váltogatva veszi igénybe a köz- és magánellátást. Hogy akkor a magánbetegnek társadalombiztosítás terhére készül a labor? Ja, hogy ő is biztosított, és jár neki, ráadásul várhatóan ő elég sok járulékot is fizet? Ja, tényleg. A szabályozott, korrekt együttélésnek számtalan lehetősége van, egészen a Lénárd Rita által már leírt vegyes finanszírozásig. A gazdagabbak nem engedhetők ki a szolidaritásból, de az sem várható, hogy párhuzamos, kettős biztosítást fizessenek. Technológiailag már nem lehetetlen ennek a kezelése, a most elindult Elektronikus Egészségügyi Szolgáltatási Tér megteremti a lehetőségét, hogy a két rendszer vége ne beszélje el egymás mellett, hanem a beteg érdekében használja egymás leleteit. A költséghatékony és általános egészségnyereséget hozó egészségügy tehát a kettészakadás helyett a köz- és magánegészségügy szabályozott, ellenőrzött együttműködésen alapul. Ezekről a megoldásokról kellene sokat beszélni, nemcsak a penészes parizerről. Ehhez persze kell egy demagógiamentes politikai érés, a közgondolkodás átalakulása. Ennek megvalósítási lehetőségeiről majd egy másik bejegyzésben írok.
Kövesse a Magyar Narancs egészségügyi blogját! Materia Medica – minden szerdán a magyarnarancs.hu-n.
Materia Medica
A Magyar Narancs új, egészségügyi problémákkal foglalkozó blogja. Fogyasszák egészséggel!