A kínai hatóságok január 7-én tették közzé, hogy a vuhani tüdőgyulladás-járványért egy bizonyos SARS-CoV-2 vírus a felelős – az általa okozott betegséget nevezik Covid-19-nek –, és január 10-én, vagyis három nappal később a kínai tudósok már fel is töltötték a vírus pontos szerkezetét egy központi adatbázisba. Mivel a vírusok kimutatásának és azonosításának elengedhetetlen feltétele a vírus pontos genetikai állományának ismerete, ez óriási lépést jelentett a pontos diagnózis irányába.
Január 17-én, tehát egy héten belül a berlini Charité egyetemi klinika Christian Drosten vezetésével közzétette az első tesztet és a hozzá tartozó vizsgálati protokollokat, és le is gyártott 250 ezer darabot, amelyet az Egészségügyi Világszervezet (WHO) rendelkezésére bocsátott. A gyorsaság részben annak is volt köszönhető, hogy ugyanez a munkacsoport azonosította 2003-ban a SARS-vírust, de tőlük függetlenül január 16-án a Public University of Hong Kong, január 21-én a kínai központi járványügyi és megelőzési központ, 23-án a tokiói nemzeti infektológiai központ és 24-én az atlantai járványügyi központ (CDC) is közzétette vizsgálati protokolljait, és hozzáférhetővé váltak a vizsgálatok is.
A SARS-CoV-2 úgynevezett RNS-vírus, vagyis a genetikai állománya nem a mindenki által már látott DNS kettős spirálját tartalmazza, hanem csak négy különböző ún. nukleotid áll össze egy hosszú szállá; a vírus attól SARS-CoV-2, hogy ez a négy nukleotid milyen sorrendben követi egymást. E sorrend pontos ismerete lehetővé teszi, hogy elkészítsük az RNS-szál pontos DNS-másolatát, azaz egy olyan molekulát, amellyel már diagnosztikus tesztet lehet fejleszteni – mert a legelterjedtebb molekulárbiológiai tesztekhez erre, vagyis DNS-re van szükség. Az eljárást PCR-nek nevezzük, és annyira érzékeny, hogy a vírus kimutatásához elég 100 vagy még ennél is kevesebb víruskópia a vizsgált mintában.
| ||
Ahhoz, hogy egészen bizonyosak lehessünk abban, hogy a SARS-CoV-2-t, és nem valami más koronavírust mutattunk ki, a jelenlegi WHO-ajánlások és az eredeti Charité-teszt is két, egymást követő vizsgálatot javasol, és a két vizsgálat a vírus két különböző szakaszát kell hogy beazonosítsa, és abban az esetben tekinthető a minta pozitívnak, ha a konfirmáló, második teszt is pozitív.
Tesztek
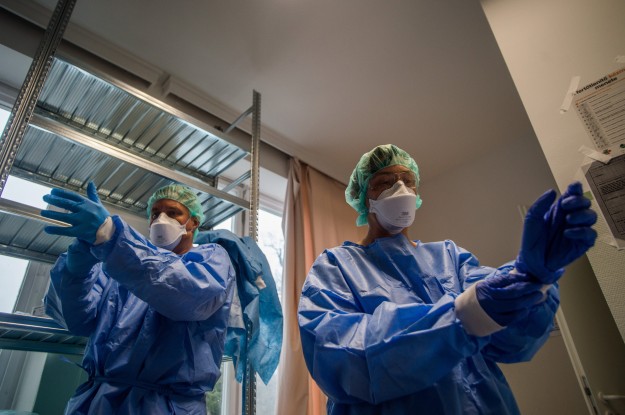
A fentiek nemcsak elolvasva tűnnek bonyolultnak, hanem a tesztek kivitelezése is speciális gépeket, szakértelmet és nagy gyakorlatot igényel. Nem véletlen, hogy a tesztek futtatására csak akkreditált laborok kaphatnak engedélyt, ahol komplex és összetett vizsgálatokat is el tudnak végezni.
A tesztelés egy másik lehetősége – és ezek alkotják a hírekben szereplő „gyorstesztek” legnagyobb részét –, amikor nem a vírust mutatjuk ki, hanem a vírus által kiváltott immunreakció eredményét, az ellenanyagokat. A vírus a szervezetbe jutva immunválaszt indít el, és csak a SARS-CoV-2 vírusra jellemző speciális ellenanyagok, úgynevezett immunglobulinok kezdenek el termelődni.
Ezek ma már relatíve egyszerűen, 30–40 perc alatt kimutathatók, és nem igényelnek nagy műszerparkot, a teszt a mintavétel helyén is elvégezhető. A módszer korlátja, hogy az immunglobulinok termelése nem a vírusfertőzés kezdetétől mutatható ki, hanem csak 7–14 nappal később, vagyis negatív eredmény esetén is lehet a vizsgált személy vírushordozó – ezért alkalmasabb a PCR-alapú vizsgálat az első szűrésre, mert az olyan érzékeny, hogy már a nulladik napon is megbízható eredményt ad.
A fentiek mellett még számos megközelítés létezik, és a hozzáférhető eredmények alapján szinte mindegyik érzékenysége megfelelő.
| ||
A WHO honlapján található egy lista a jelenleg elérhető tesztekről, de a lista közel sem teljes. Egy kimerítő internetes keresést követően március 21-ig (vagyis alig 9 héttel a vírus genomjának publikálását követően) több mint 70 (!) olyan tesztet találtam, amely valamilyen megoldást kínál a SARS-CoV-2 kimutatására, igaz, többségük úgynevezett „csak kutatási célú felhasználásra” címkével ellátott – ez magyarra fordítva azt jelenti, hogy várnak a hivatalos forgalomba hozatali engedélyre, de a teszt már kész. A listában megtalálhatók a legnagyobb diagnosztikus gyártók is, úgyhogy biztosak lehetünk abban, a tesztek hiánya nem hátráltathatja a járvány elleni védekezést.
Az viszont sajnos egyáltalán nem biztos, hogy az elmúlt hetekben nem lehettek ellátási problémák. A validált, vagyis diagnosztikai gyakorlatban használható kitek száma szinte naponta nő, de lehettek olyan periódusok, amikor átmeneti hiány léphetett fel, erre utal néhány szakmai fórum is. Személyes tapasztalat, hogy március elején egy cég még vállalta a kitek Magyarországra történő szállítását, ám pár nappal később áruhiányra hivatkozva már nem. Valószínűleg ehhez alaposan hozzátett Trump március 6-i bejelentése, miszerint minden amerikai számára, aki csak akarja, biztosítani kell a hozzáférést a teszthez, ami nagyságrendekkel dobta meg ott az addigi igényeket.
Mindenképpen szót kell ejteni még a hatóság hozzáállásáról is, mert ebben az iparágban az a sebesség, ahogyan a SARS-CoV-2-tesztek eljutottak a vírusgenom ismeretétől a laborokig, ez idáig teljesen ismeretlen volt. Az engedélyezési folyamatok inkább éveket, mint hónapokat vettek igénybe, most pedig két hónap alatt megtörtént a fejlesztés, a tesztelés és az engedélyezés.
Minden regionális központ – az Egyesült Államokban a CDC és az Élelmiszer- és Gyógyszerbiztonsági Hatóság (FDA), Európában az Európai Betegségmegelőzési és Járványügyi Központ (ECDC) – példás gyorsasággal intézett mindent. „Szerencsére” a hivatalok már szembesültek egy hasonló állapottal a 2009-es H1N1-influenzajárvány idején, és az akkori tanulópénz elég volt ahhoz, hogy ne most kelljen mindent kitalálni és kapkodni.
Egy másik érdekes kérdés a költségekkel kapcsolatos. Több hírportálon is olvasható volt, hogy a tesztelés költségei tarthatják vissza a döntéshozókat annak kiterjesztésétől, aminek vagy álhírnek kellett lennie, vagy egészen hülye döntéshozókat feltételezett. A korábban említett 70-féle teszt nagyon kis hányadának az áráról van hozzáférhető publikus információ, de ahol ez megtalálható, ott egy teszt 23 amerikai centtől, vagyis megközelítőleg 70–80 forinttól (!) indul – és ez egy jól ismert amerikai cég, a CDC által validált kitje –, és 5–7 euróig tart, azaz 2000–2500 forintig.
| ||
Az összköltség természetesen magasabb, de azt feltételezve, hogy a laborok infrastruktúrája és személyi állománya rendelkezésre áll, a tesztelés költségei semmiképpen sem visszatartó erejűek. Arról nem beszélve, hogy egy lélegeztetőkészülék árából több ezer tesztet lehetne vásárolni, vagyis ha van valami, amin nem érdemes spórolni, az a diagnosztika.
Magyarországon a helyzet
Itthon az egymillió lakosra jutó tesztelések száma (március 21-ig) 345 volt, amellyel az európai lista legvégén vagyunk; csak Litvániában és Horvátországban végeztek ennél kevesebb vizsgálatot. A lista elején Izland áll 26 865 teszttel, Olaszországban pedig 3428 ez a szám, de a gócpontokban, Lombardiában 5669, Velencében 10 ezer.
Vajon mi lehet ennek az oka? Remélhetőleg nem az, hogy később kezdtük, mert a csúszás veszélyeit jól mutatja az Egyesült Államok példája. Ott ugyanis a CDC által kifejlesztett teszt első legyártott sorozata, amelyet kiküldtek a laboroknak, gyártási hibás volt, és megközelítőleg három hétbe telt kideríteni, hogy az egyik reagens okozta a hibás eredményeket.
Ez alatt a három hét alatt csak a központ, a CDC végezte a vizsgálatokat, noha a perifériás laborokban is megvolt az a szellemi kapacitás, amely ún. „homebrew”, vagyis a laborban kifejlesztett tesztek elvégzésén keresztül lehetővé tette volna a nagyobb volumenű tesztelést. (A molekuláris laborokban a „házi tesztek” nem ritkák; sok olyan vizsgálat történik ilyen tesztekkel, amelyekre vagy nem lehet előregyártott kitet kapni, vagy nagyon drága lenne a használata.)
A hatóság hozzáállására jellemző, hogy amikor szembesültek a probléma nagyságával, az FDA minden eljárásrendet rekordgyorsasággal megváltoztatott, és az egyébként vaskalaposságáról hírhedt intézmény napokon belül engedélyezte a teszteket, és elindulhatott volna a szervezett szűrés. Sajnos csak volna, mert Trump bejelentése rászabadította az embereket a közegészségügyi laborokra, amelyeknél így jelentős kapacitáshiány állt elő, hiszen nem voltak felkészülve a tömeges vizsgálatokra.
A jelenlegi amerikai járványhelyzet eszkalálódásának egyik oka sok szakértő szerint éppen ez a háromhetes késés; úgy vélik, a kiterjesztett és mihamarabb elindított tesztelések a perifériákon jelentősen lassíthatták volna a járvány propagálódását.
A trumpi lépés következményeit látva egyet kell érteni azokkal, akik ellenzik az univerzális, tehát nem csak a kontaktszemélyek tesztelését és a laborok megnyitását a „köz” számára. Annak ellenére, hogy mindenkinek jogos igénye megtudni, hogy ő vagy szerettei már fertőzöttek-e, a tesztelés lehetőségével feltehetően tömegek élnének. Ám ezzel pont azt érnénk el, amit el szeretnénk kerülni: emberek özönlenének egy helyre, ahol elengedhetetlen az interakció, kvázi mindenki nulla perc alatt megfertőződhetne a váróteremben.
A megoldás – és az alacsony magyarországi vizsgálati szám magyarázata – feltehetően a mintavétel körül keresendő. Eddig sokat lehetett olvasni az elvégzett vizsgálatok számáról, de a mintavételek hogyanjáról keveset. A koreai és olasz pozitív példák azt mutatják, hogy ezt csak mobilis egységekkel lehet jól csinálni, akik házhoz mennek mintát venni.
| ||
A pozitív mintát adó személy kikérdezését követően telefon megy mindenkinek, akikkel csak kapcsolatba került, hogy maradjon ott, ahol van, ne menjen sehová; a mobil egység kiszáll, leveszi a mintákat, és biztonságosan eljuttatja a laborba – akárhol legyen is az. (Sokáig abban sem volt konszenzus a szakértők között, hogy milyen minta a legmegfelelőbb a vírus kimutatására: torok-, avagy garatváladék, köpet, netalán orrváladék, arról nem is beszélve, hogy a mintavétel és a mintakezelés is igényel szakértelmet, jobb ezt gyakorlottak kezébe adni.)
Ezt központilag nem lehet megszervezni. Azt nem lehet Budapesten kitalálni, hogy Vásárosnaményban vagy Zalaszentgróton mi a legjobb módszer, ha valahová el kell menni. Ez csak úgy működik, hogy a központ kiadja az irányelveket, de a perifériákra bízza azok végrehajtását, meglehetős szabadságot adva nekik. Lehet, hogy vannak ilyen egységek nálunk is, de eddig még nem lehetett hallani róluk, pedig kulcsfontosságú a feladatuk. Az is érdekes kérdés, hogy milyen szervezeti keretek között zajlik vagy tudna zajlani ezen egységek működése.
A lebutított tisztiorvosi szolgálatot jól ismerő belső munkatárs véleménye szerint ők ezt biztosan nem tudnák megszervezni. Nálunk nincs olyan országos lefedettséget adó logisztikai szolgálat, amely a mintákat szállítaná, nálunk a betegek utaznak, ha laborvizsgálatra van szükségük. Létezik ugyan a regionális szakmai főorvos intézménye, de az elmúlt évek alatt ez kiürült, és eszközei sincsenek az esetleges feladatok ellenőrzésére.